一场关乎生命的接力!
这一天,我值班。
碧空万里,空气清新,上班的初始感觉非常不错,步伐轻盈、心情很是舒畅。整个一上午算来不忙,病房两个病人,病情较平稳。我早早做好查房、治疗及当班记录,还未邻近12点,就很快从食堂把午餐打回,准备吃完开始午休。
12:20,科室的急诊电话铃声响起(说实在的,午休的这个时候听到这个急诊电话就很忧郁,午休又泡影了,心里一直叨扰着这电话为什么不早打来)。
患者为84岁男性,“言语不清伴左侧肢体无力2天”急诊入院,有高血压病、糖尿病,血压不是太高,左侧肢体肌力有所减弱,自感说话时口舌不听使唤,主要考虑脑梗塞,关键还没有做过一次头颅CT,还不排除脑出血的可能。虽然有些不爽(为什么急诊不做一个头颅的CT再送到病房来呢?),但我还是快速地收治了病人。
此时,时针已飞快地转到14:10时,活已基本干完,疲倦至极,看着陆续来上班的人,我还是想赖着午睡一阵,霹雳几下脱掉白大褂,快速地冲洗完手,冲进值班室(想睡午觉的那个心情,大家可以理解吗?),“砰”的一声推上值班室门,鞋还没有来得及脱掉,就顺势往值班室床上一躺,一阵清风拂过全身,轻松、惬意…..
咚咚咚咚…..一阵急促的敲门声,时间正好是14:30,“急诊电话,一个心脏骤停、心肺复苏、电除颤、气管插管的病人马上推到ICU来”,当班护士快速地向我汇报。(我靠,什么日子哟)“赶快备好床位、呼吸机、除颤仪”,心脏骤停,时间就是生命,我快速回话。同时,“蹭”一下从床上跳下来,刷刷几下,披好白大褂就直奔病房,还没有来得及扣好白大褂纽扣,就见七八个急诊医护人员簇拥着急救车一路小跑进入ICU。
急诊主任跪在推床上快速而有节奏地进行着胸外按压,已是满头大汗,旁边一人挤压球囊、一人掌供氧,一人持监护仪,几人推着急救车。见此情形,我本来有些睡意的脑袋骤然间高度紧张起来。
“53岁,冠心病、心肌梗死、支架置入病史,一月前在外院再次行PCI术。10分钟前,患者突发心悸、胸闷,4分钟前呼之不应,旁人拨打120,现场心电图示一直线,按压后,心电显示心室纤颤,给予电除颤360J一次,推注一剂胺碘酮150mg”。
“快,准备除颤仪,360J”,患者心率极不稳定,病情容不得半点延迟,时间就是生命,火速接过患者,我大声地喊着,双手已接替急诊主任,继续快速、垂直往复地按压,只见心电监护示粗型心室纤颤波,快速地涂匀好导电糊,双手持电极板紧压除颤部位,“啪”,除颤一次,快速地接过按压2分钟许,心电监护仍示心室纤颤,未成功,再快速接过除颤仪,电极板紧压除颤部位,“啪”,再次除颤360J,紧接按压2分钟,心电监护及心电图(14:41时)显示宽大QRS波形心动过速、不规律,并偶见P波,心室率122余次/分。
患者除颤成功,自主心律恢复。当我闻及其心音,扪及脉搏,心里一阵惊喜。一个稍纵即逝的生命在急诊与ICU团队的共同努力下,力挽狂澜,大家都是满满的成就感。刚才那股满腹郁闷、牢骚劲早已不知去向,快速换床,检测患者动脉搏动与血压,抽取血气、电解质、心肌酶、肌钙蛋白等,接上呼吸机(容控A/C模式,高浓度供氧半小时,根据经皮氧和调整),给予冰帽护脑。
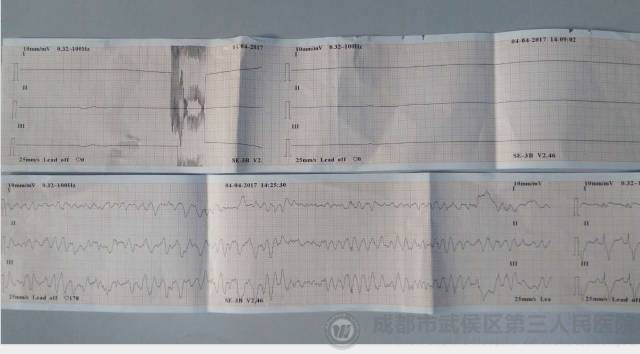
患者院前急救心电图
患者基础疾病明确,病情及其危重,无家属,心电活动危急,向科主任汇报,急请心内科主任医师会诊、参与指导进一步救治。
15:20时,心内科主任医师仔细了解了患者病史、阅读心电图后,指出“宽QRS波形心动过速,时宽0.20s,陈旧性前壁心肌梗死波形,偶有窦性夺获”,系持续阵发性室性心动过速,与患者心肌梗死后前壁及心尖部巨大室壁瘤形成有关(几乎不可避免地会出现室性心动过速),发生恶性心律失常,如心室纤颤、心脏骤停的风险很高。
患者心功能差,仅能以“胺碘酮”转律,抗心律失常治疗(胺碘酮的扩血管作用可予以液体复苏治疗),不可用普罗帕酮等明显负性肌力药物,静脉推注“胺碘酮注射液”稀释液150mg后以300mg稀释持续缓慢泵注(60mg/h),密切监测患者血压、心室率、血糖及电解质情况。
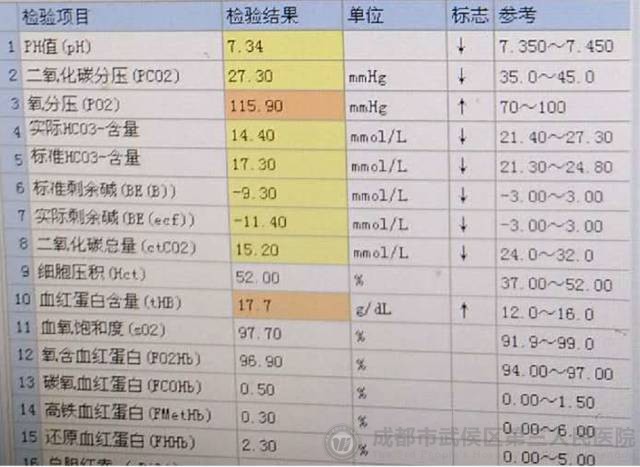
患者血气分析:
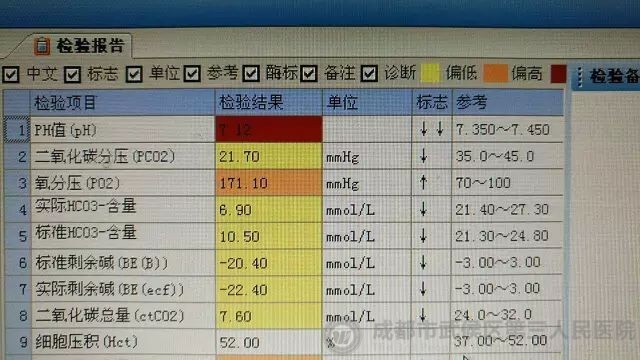

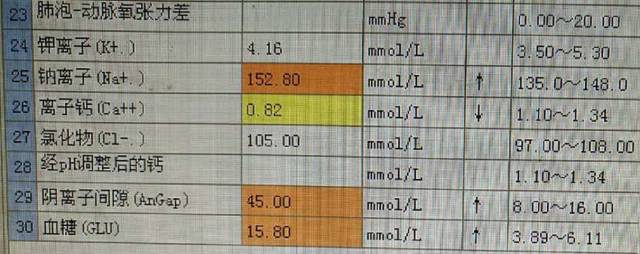
面对这份血气报告,我的常规思路是:这个患者预后极差。
多学科合作,共同努力,在近乎没有希望的情况下,我们也要为患者争取一丝生存的机会。
于15:50及17:36,患者出现颜面四肢强直抽搐,眼睑上翻、口吐大量咖啡色样胃容物,胃液隐血阳性,考虑心肺复苏时间长,重症疾病状态应激导致"严重缺血缺氧性脑病、脑组织水肿,继发性癫痫发作及急性胃黏膜病变"。
给予亚低温护脑,减轻脑缺血缺氧性损伤后脑水肿、脑氧耗,临时以甘露醇注射液125ml快速输注,脱水减轻脑水肿、地西泮针10mg注射控制抽搐;患者午餐后发病,胃内食物残留多,给予留置胃管、持续胃肠减压,抬高床头30~45度,适时吸引口腔内分泌物。
在胺碘酮的持续缓慢输注下,快速宽QRS波心室率的逐渐得到控制,血压、呼吸逐渐趋于稳定,17:00时,调整呼吸模式为SIMV,逐渐下调吸氧浓度,给予镇痛、营养脑细胞、制酸护胃等对症治疗。
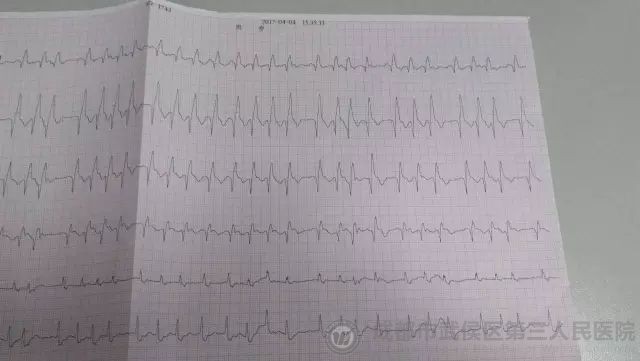
后心电图
次日凌晨00:10时,患者自发性睁眼,睫毛及压眶反射灵敏,尚不配合行各项指令性动作,双侧瞳孔直径0.3cm,对光反射灵敏,刺痛时明显对抗,肢体力量可,心室率116次/分,血压135/84mmHg,氧饱和98%。
7:40,患者呼之可睁眼,反应较灵敏,但不愿意与医护人员交流,血压101/76mmHg、心室率控制较平稳(78~97次/分),病理征未引出。
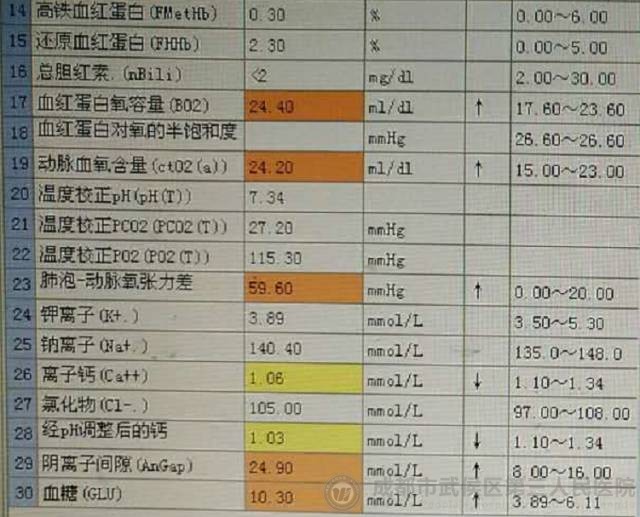
患者复查的血气分析报告
评估后停用呼吸机,09:00,拔出气管导管,予以马来酸依那普利2.5mg bid+螺内酯20mg qd抗心室重构,美托洛尔6.25mg bid+胺碘酮片0.2g tid(一周后递减)抗室性心律失常,预防室颤发生。
04月08日,加服硫酸氢氯吡格雷片(再服1年),04月10日,加服阿司匹林肠溶片联合抗血小板聚集。住院7天,患者反应稍迟钝,记忆有所减退,认知及理解尚可,血压、心室率等平稳,心率平稳,期间多次建议患者行高压氧康复及植入ICD治疗,不接受,签字办理出院。心电图如下。
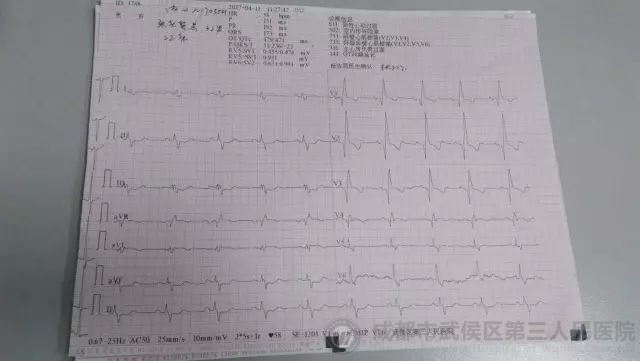
出院时心电图
出院诊断:
1.心室纤颤 心脏骤停 心肺复苏术后
2.陈旧性前壁心肌梗死 前壁及心尖部巨大室壁瘤形成 冠状动脉支架植入术后
3.缺血性心肌病 全心长大 阵发性室性心动过速 心功能Ⅲ极
4.缺血缺氧性脑病 继发性癫痫发作
5.急性胃黏膜炎病变并上消化道出血
6.代谢性酸中毒(失代偿期) 高乳酸血症
7.高血压病3级 极高危 高血压性心脏病
8.肺部感染
9.痛风
临床上,心脏骤停或心源性猝死当中,常见原因为室性心动过速、心室纤颤及尖端扭转性室性心动过速。
发生快速性心律失常,发病机制:
1.窦房结和异位起搏点的自律性增高,内源性或外源性儿茶酚胺增多、电解质紊乱(高血钙或低血钙)、缺血缺氧、机械性效应(心脏长大)和洋地黄中毒等;
2.折返;
3.局部儿茶酚胺增多、低血钾、高血钙、洋地黄中毒等,在心房、心室或希氏束浦肯野氏纤维组织触发活动增强,导致细胞内钙积累,引起动作电位后除极化。
患者基础病疾病为急性心肌梗死、支架(1根)置入、前壁及心尖部巨大室壁瘤形成、全心长大及高血压病史2年余,1月前在外院再次置入支架1根;心肌梗死后室壁瘤发生率占5%~20%,心脏巨大室壁瘤、全心长大、心肌缺血缺氧是患者发生室性心动过速、心室纤颤的根本病因及高危因素。
要逆转心肌梗死后心脏长大,需要长期规范地服用抗心室重构药物(β受体阻滞剂、ACEI及ARB类药物),室壁瘤影响心功能或引起严重快速性心律失常,宜手术切除或同时作主动脉-冠状动脉旁路移植手术。
所以该患者有绝对ICD置入指征,心肺复苏成功,脱机、拔管后应进行高压氧舱等康复治疗,利于继发性脑功能损伤的康复,很遗憾患者签字不接受。
此病患得以急救成功,得益于ICU团队争分夺秒、有条不紊、挥汗如雨的抢救,精诚协作,精细治疗——接力、接力、再接力!
对于患者不配合康复治疗,我们认为可以接受吧,但缺血长大的心脏、巨大的室壁瘤,瘤壁很薄,犹如一颗定时炸弹,随时有再发严重心律失常、心脏骤停而猝死的风险,药物治疗不及ICD,置入ICD将更有效治疗和预防。
作为ICU医生,我们每天都真心地陪同患者,时刻感受着生命的脆弱与顽强,我们的努力能迎来病人病情的逆转和发自内心的感激,那是我们最大的满足。“急病人之所急,想病人之所想,痛病人之所痛”。
发稿前,患者家属给作者发来信息,代诉患者恢复可,此时离患者出院已有半年。

参考文献:
1.内科学(第8版)
2.重症医学高级教程(刘大为)
3.阜外心血管内科手册(姚焰)

